Vitiligo (Weißfleckenkrankheit) gehört weltweit zu den häufigsten Pigmentstörungen.
Was ist Vitiligo?
Obwohl Vitiligo bereits vor 3500 Jahren beschrieben wurde, sind Unwissenheit und Vorurteile gegenüber der Weißfleckenkrankheit heute noch verbreitet. Vielleicht hast Du selbst auch schon Diskriminierungen aufgrund Deiner Erkrankung erlebt oder kennst jemanden, dem das passiert ist. Bevor wir der mannigfaltigen Hauterkrankung auf den Grund bzw. unter die Haut gehen, stellen wir daher die 3 wichtigsten Fakten zu Vitiligo voran, die jeder kennen sollte:
Vitiligo ist eine chronische Autoimmunerkrankung. Dabei zerstören Zellen des Immunsystems die Melanozyten und führen so zum Verlust des Hautpigments Melanin. Dies führt zu scharf begrenzten weißen Flecken auf der Haut, die je nach Hauttyp auch blassrosa sein können. Vitiligo wird daher auch als „Weißfleckenkrankheit“ bezeichnet.
Die sichtbaren Hautveränderungen sind nicht schmerzhaft, können aber eine massive Belastung darstellen und die Lebensqualität in vielen Bereichen beeinträchtigen. Zusätzlich können bei Vitiligo vermehrt weitere Autoimmunerkrankungen auftreten wie z.B. Schuppenflechte (Psoriasis) oder Schilddrüsenerkrankungen (Hashimoto-Thyreoiditis).
Vitiligo in Zahlen
0,5 – 2 % aller Menschen sind weltweit von Vitiligo betroffen.
85 % der Betroffenen haben eine nichtsegmentale Vitiligo und damit die häufigste Erscheinungsform.
15 – 20 % der Betroffenen mit einer nichtsegmentalen Vitiligo haben Verwandte, die auch an einer Vitiligo erkrankt sind.
Ca. 100.000 Menschen sind in Österreich von Vitiligo betroffen.
50/50 der Betroffenen sind jeweils männlich und weiblich.
Symptome der Vitiligo
Auftreten der ersten Vitiligo-Symptome
Vitiligo kann in jedem Lebensalter auftreten, die ersten Symptome beginnen aber meist vor dem 30. Lebensjahr.
15%

50%
vor dem 20. Lebensjahr

70-80%

Vitiligo tritt in verschiedenen Formen auf
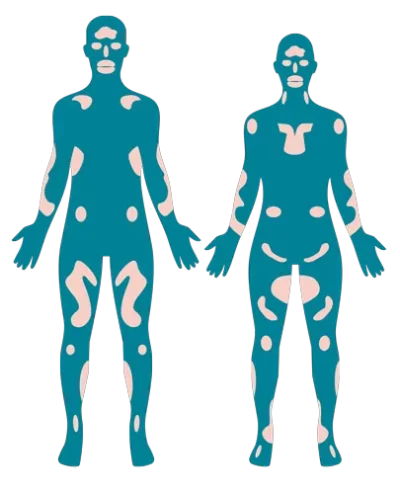
Die nichtsegmentale Vitiligo (NSV)
Die mit 85 % häufigste Form der Vitiligo. Bei der nichtsegmentalen Vitiligo breiten sich die Flecken spiegelgleich (symmetrisch) auf beiden Körperseiten gleichermaßen aus. Die Flecken zeigen sich meist auf dem Gesicht, an den Ellenbogen, den Knievorderseiten sowie an Stellen, an denen sich Hautflächen berühren, wie z.B. Achselhöhlen, Bauchnabel, Finger und Zehen sowie in der Umgebung der Körperöffnungen.
Die segmentale Vitiligo (SV)
Die segmentale Vitiligo (SV) ist deutlich seltener. Von der SV sind etwa 5 bis 16 Prozent aller Vitiligo-Patienten betroffen. Bei der segmentalen Vitiligo sind die depigmentierten Flecken in der Regel nur auf einer Körperseite zu finden. Die SV ist nach heutigem Wissensstand keine Autoimmunerkrankung. Sie schreitet anfangs meist schneller voran als die NSV, kommt aber dann häufig innerhalb eines Jahres zum Stillstand.
Gemischte Vitiligo und Sonderformen
Gemischte Vitiligo und Sonderformen treten noch seltener auf als die SV. Sie stellen eine Kombination aus NSV und SV dar oder betreffen ausschließlich einzelne Areale wie z. B. stark behaarte Hautbereiche.
Ursachen und Verlauf der Vitiligo
Vitiligo ist eine mannigfaltige Erkrankung, deren Auslöser noch nicht vollständig geklärt sind. Eine Kombination aus Veranlagung, Umwelteinflüssen und körpereigenen Störungen gilt als wahrscheinlich. Bei der Entstehung der nichtsegmentalen Vitiligo spielt Dein Immunsystem eine entscheidende Rolle.
Faktoren, die an der Entstehung der Vitiligo beteiligt sind
Genetische Faktoren
5 – 20 % der Betroffenen haben Verwandte, die ebenfalls an Vitiligo erkrankt sind.
Mechanische und mentale Einflüsse
Physikalischer Stress, wie äußerliche Verletzungen und Entzündungen z. B. durch einen Sonnenbrand, Reibungen etwa durch Brillenbügel oder Stöße und Schnittwunden können die Entstehung und Zunahme der Pigmentzerstörung fördern.
Psychische Belastungen und traumatische Ereignisse, wie etwa der Tod eines nahestehenden Menschen oder der Verlust des Arbeitsplatzes, werden als potenzielle Trigger für das Auftreten oder die Verschlechterung von Vitiligo diskutiert.
Weniger widerstandsfähige Melanozyten
Die Melanozyten von Vitiligo-Patienten sind weniger widerstandsfähig gegen schädliche Umwelteinflüsse. In der Forschung geht man davon aus, dass Melanozyten durch einen Auslöser geschädigt werden („Melanozytenstress“) und dieser Vorgang eine Entzündungsreaktion auslöst. Durch die Entzündungsreaktion werden T-Zellen aktiviert, die die Melanozyten angreifen und zerstören.
Vom Melanozytenstress zur chronischen Entzündung
Bei der nichtsegmentalen Vitiligo setzt der so genannte Melanozytenstress einen Entzündungsprozess in der Haut in Gang. Dieser Vorgang führt schließlich zur Depigmentierung der betroffenen Hautareale.
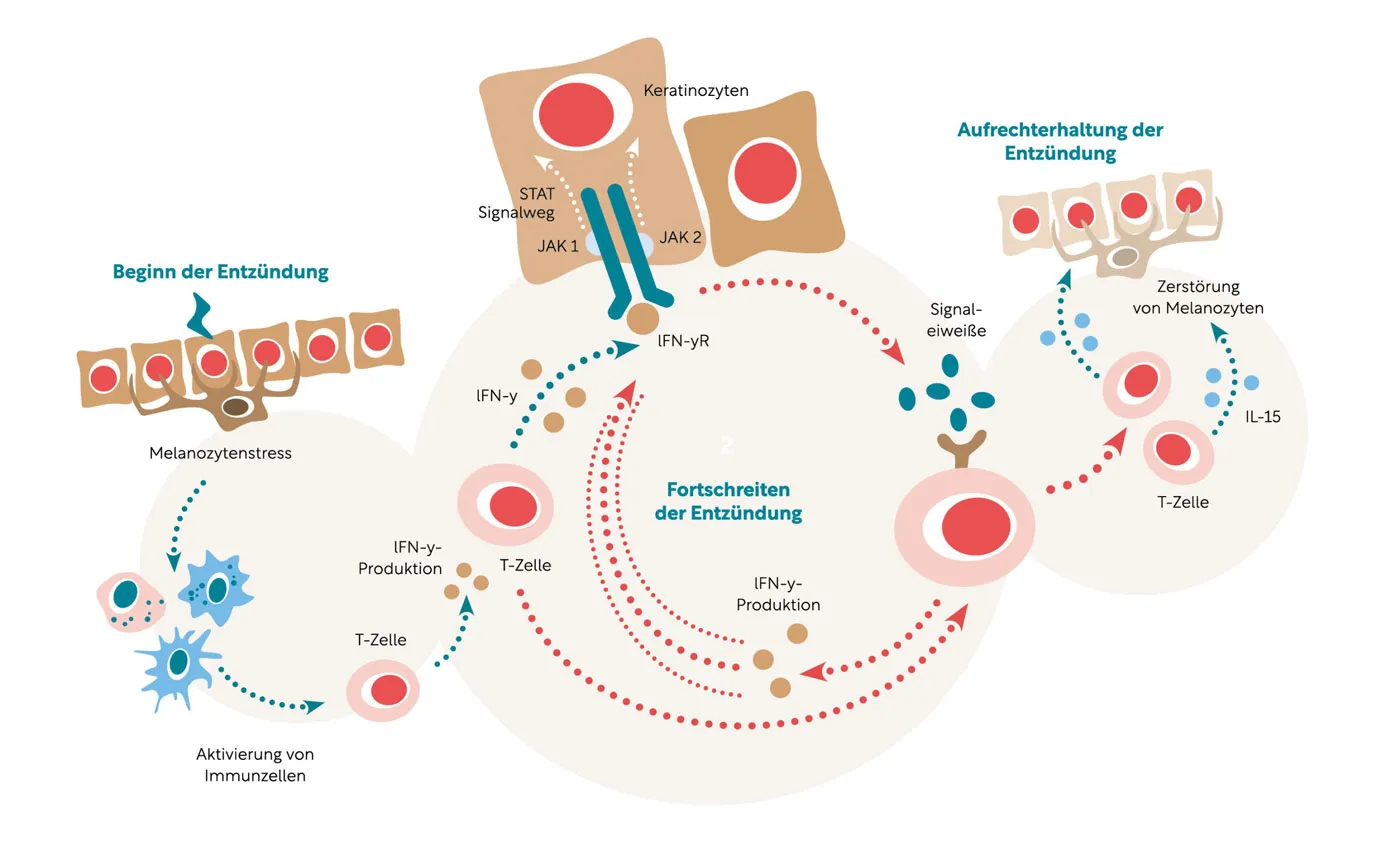
Entzündungsablauf bei der nichtsegmentalen Vitiligo
1. Beginn der Entzündung
Durch den Melanozytenstress alarmiert, aktiviert das Immunsystem T-Zellen, die spezifisch auf Melanozyten geprägt sind. Die T-Zellen setzen den Entzündungsbotenstoff Interferon-gamma ( IFN-Ɣ) frei.
2. Fortschreiten der Entzündung
Interferon-gamma ( IFN-Ɣ) verbindet sich mit seinem Rezeptor in den Keratinozyten, den Hautzellen der Oberhaut. Dies aktiviert den JAK-STAT-Signalweg. Die Januskinase- Enzyme JAK 1 und JAK 2 werden dadurch stimuliert und produzieren Signaleiweiße. Diese bewirken, dass T-Zellen vermehrt in die Haut einwandern und die Melanozyten zerstören. Ein Teufelskreis beginnt: T-Zellen produzieren IFN-Ɣ, welches über den JAK-STAT-Signalweg die Signaleiweiße aktiviert und daraufhin neue T-Zellen anlockt. Die Depigmentierung schreitet voran.
3. Aufrechterhaltung der Entzündung
Ein weiterer Entzündungsbotenstoff, das Interleukin-15 (IL-15) sorgt dafür, dass sich in den depigmentierten Hautstellen T-Gedächtniszellen ansiedeln. Dadurch wird das Entzündungsgeschehen aufrechterhalten und verhindert, dass neue Melanozyten in das Hautareal einwandern können.
4. Krankheitsverlauf
Vitiligo ist eine chronische Erkrankung, die sehr unterschiedlich verlaufen kann. Vom ersten Melanozytenstress bis zur weit reichenden Depigmentierung der Haut können bei der Vitiligo mehrere Wochen, aber auch Monate vergehen. Bei vielen Betroffenen verläuft die Erkrankung in Schüben. Dabei wechseln sich Phasen, in denen der Pigmentverlust zum Stillstand kommt und Phasen, in denen die Hautareale an Pigmenten verlieren, ab.
Vitiligo und mögliche Begleiterkrankungen
Die nichtsegmentale Vitiligo ist eine chronische Autoimmunerkrankung, bei der sich das eigene Immunsystem gegen körpereigenes Gewebe richtet. Dabei besteht das Risiko, dass sich diese Reaktion des Immunsystems auf weitere körpereigene Gewebe ausweitet. So können in Zusammenhang mit der nichtsegmentalen Vitiligo z. B. weitere Autoimmunerkrankungen wie eine atopische Dermatitis, eine Schuppenflechte oder ein autoimmun bedingter kreisrunder Haarausfall (Alopecia areata) auftreten. Etwa 7,6 % der Menschen mit einer nichtsegmentalen Vitiligo entwickeln gleichzeitig auch eine Psoriasis.
Auch autoimmune Schilddrüsenerkrankungen wie die Hashimoto-Thyreoiditis wurden bei NSV Patienten vermehrt diagnostiziert. Dabei handelt es sich um eine Stoffwechselerkrankung, die behandelt werden muss. Hashimoto-Thyreoiditis tritt bei 6 – 11 % der NSV-Patienten auf. Bei unklaren Beschwerden solltest Du daher bei den jeweiligen Hautärzten Deine Vitiligo erwähnen, falls die Ärzte dies nicht von sich aus ansprechen.
Bestätigt sich die Diagnose einer NSV wird Dein behandelnder Arzt Blutuntersuchungen veranlassen, um Erkrankungen wie eine Schilddrüsenfunktionsstörung auszuschließen.
Mögliche Autoimmunerkrankungen in Zusammenhang mit einer nichtsegmentalen Vitiligo

(Psoriasis)

(Hashimoto-Thyreoiditis)

(Alopecia areata)